काठमाडौं- “म बोल्न सक्दिन आमा, घाँटी पोल्छ… खाना निल्दा पनि दुख्छ, ” सात वर्षको साजनले भनीरहेको कुरा बीचमै रोक्छ।
उसको आवाज टुटेको छ, आँखामा पानी भरिएको छ। आमा अत्तालिन्छिन्, किनभने यो पहिलो पटक होइन। केही हप्तामा साजन यही पीडामा फस्छ-घाँटी सुन्निने, ज्वरो आउने, खाना खान गाह्रो हुने।
‘टन्सिल’ भन्ने शब्द हामीले धेरै सुनेका छौँ। तर धेरैलाई ठ्याक्कै नबुझेको हुन सक्छ। टन्सिल साँच्चै के हो? यो किन हुन्छ? यसको सही उपचार के हो? सही उपचार कहाँ खोज्ने? यी प्रश्नहरू बुझ्न सके टन्सिलका “व्यथा” र “व्यथिती” दुवै कम गर्न सकिन्छ।
कसैलाई यो केवल साधारण घाँटी दुखाइको कारण हुन्छ। कसैलाई बाल्यकालको अस्पताल–भर्ना र चिरफारको डरलाग्दो अनुभव, र कसैलाई मिर्गौला तथा मुटुरोगको सुरुवातको कारण पनि हुन सक्छ। टन्सिलको असली कुरा बुझ्न सके यसको “व्यथा” र “व्यथिती” दुवै कम गर्न सकिन्छ।
टन्सिल पाक्ने, दुख्ने र ज्वरो आउने अवस्थालाई चिकित्सकले ‘टन्सिलाइटिस’ (Tonsillitis) भन्छन् भने जनमानसले यसलाई ‘टन्सिल’ भनेर छोट्याएर बोल्छन्।
टन्सिल - शरीरको सिपाही
टन्सिल हाम्रो शरीरको प्रहरी हो, अपराधी होइन। यो शरीरको सुरक्षा पर्खाल हो। घाँटीको पछाडिपट्टि हुने साना लिम्फोइड ग्रन्थीहरू हुन्, जसले मुख र नाकबाट पस्ने भाइरस तथा ब्याक्टेरियालाई रोक्ने काम गर्छ। टन्सिल शरीरको “पहिलो प्रहरी” जस्तै हो, जसले रोगजन्य सूक्ष्मजीवसँग लड्न सहयोग गर्छ।
मानव शरीरमा तीन प्रमुख टन्सिल हुन्छन्-घाँटीका दुई palatine tonsil, नाकको पछाडि adenoid, र जिब्रोमुनि lingual tonsil। यी सबै मिलेर Waldeyer’s ring नामक सुरक्षा–घेरा बनाउँछन्। यो घेराले हाम्रो श्वासप्रश्वास र खानेकुरा जाने बाटोको निगरानी गर्दै रोगजनक जीवाणुहरूको गतिविधि रोक्छ।
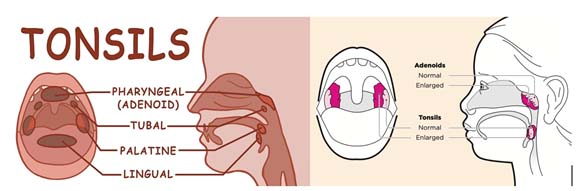 घाँटीको सुरक्षा घेरा
घाँटीको सुरक्षा घेरा
बालबालिकामा किन बढी हुन्छ टन्सिल?
बालबालिकाको टन्सिल सधैँ सक्रिय हुन्छ, किनभने उनीहरूको प्रतिरक्षा प्रणाली अझै सिक्दै र बलियो हुँदै गरेको हुन्छ। विद्यालय, खेलमैदान, साझा खानपान-यी सबै भाइरस र ब्याक्टेरिया फैलिने सहज स्थान हुन्। त्यसैले बच्चाहरूमा टन्सिल संक्रमण बारम्बार देखिन्छ।
विश्व स्वास्थ्य संगठन डब्लुएचओको सन् २०२३ को रिपोर्टले दक्षिण एसियामा बालबालिकाको घाँटी दुख्ने घटनामध्ये करिब ६० प्रतिशत टन्सिल संक्रमणकै कारण हुने उल्लेख गरेको छ। नेपालमा पनि त्यो अनुपात उही आसपास छ-तर समस्या केवल संक्रमणमा होइन, गलत उपचारमा बढी छ।
रोगको कथा - भाइरसदेखि ब्याक्टेरिया
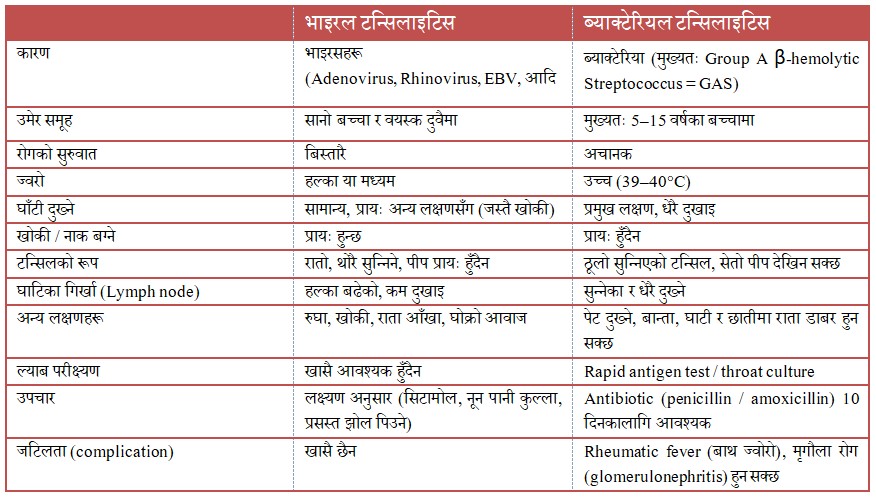
टन्सिलमा हुने संक्रमणलाई हामी टन्सिलाइटिस भन्छौ। यो दुई मुख्य कीटाणुले गर्दा हुन्छ—भाइरस र ब्याक्टेरिया। अधिकांश अवस्थामा टन्सिल भाइरसकै कारण सुन्निन्छ। Adenovirus, Rhinovirus, Coronavirus, Influenza—यी सबै सामान्य सर्दी–ज्वरोका कारक हुन्, जसले टन्सिलमा पनि असर गर्छन्। तर कहिलेकाहीँ एक विशेष ब्याक्टेरिया Group A β-hemolytic Streptococcus (GAS) ले टन्सिललाई गम्भीर रूपमा संक्रमित गर्छ।
एक सर्वेक्षण (AAFP, 2023) का अनुसार, सबै टन्सिलाइटिसमध्ये करिब १५–३० प्रतिशत मात्र ब्याक्टेरियल हुन्छन्। बाँकी ७०–८५ प्रतिशत भाइरल संक्रमण हुन्, जसमा ब्याक्टेरिया मार्ने एन्टिबायोटिकको कुनै फाइदा हुँदैन।
उपचार - कहिले औषधि, कहिले आराम
हाम्रो समाजमा टन्सिलको उपचार दुई छेउमा विभाजित छ - केहीले हरेक घाँटी दुखाइमा एण्टीबायोटिक खान्छन्। अरूले “घरेलु उपचारले हुन्छ” भनेर बेवास्ता गर्छन्। तर सत्य बीचमा छ। यदि टन्सिल भाइरसले भएको हो भने, शरीरले आफैं निको पार्छ। केही दिन आराम, तातो पानीले कुल्ला, पारासिटामोल वा इबुप्रोफेन, र पर्याप्त तरल सेवनले अधिकांश रोग ठीक हुन्छन्। तर यदि Group A Streptococcus (GAS) ले संक्रमण गरेको छ भन्ने पुष्टि भयो भने, त्यसबेला एण्टीबायोटिक अनिवार्य हुन्छ। डब्लुएचओ र सेन्ट्रल फर डिजिज कन्ट्रोल सीडीसी का अनुसार, यस्तो अवस्थामा Penicillin V दस दिनसम्म वा Benzathine penicillin G एकपटक इन्जेक्सन सिफारिस गरिएको छ।
घरमै बसेर उपचार गर्दा एमोक्सीलिन अथवा थ्रोट स्वाक कल्चरको आधारमा उपयुक्त औषधि १० दिन लिनुपर्छ । लक्षण कम हुने बित्तिकै औषधि छोड्नु हुँदैन। उपचार पूरा गर्नु अनिवार्य छ। लक्ष्यण शुरु भएको ९ दिन भित्र औषधि शुरु गरी १० दिन पुरा गरेमा जीएएस ब्याक्टेरियाबाट भएको टन्सिल उन्मुलन हुने, अरुलाई नसर्ने र बाथ ज्वरो जस्तो जटिलता हुँदैन। अधूरो औषधिले ब्याक्टेरिया मार्दैन, केवल कमजोर बनाउँछ। त्यो ब्याक्टेरिया फेरि बलियो भएर फर्किन्छ। १० दिनको उपचारपछि मिर्गौलाको रोग ग्लोमेरुलोनेफ्राइटिस हुँदैन भन्ने गलत साबित भएको छ। कसै कसैलाई सो रोग पूर्ण उपचारपछि पनि देखिन्छ।
गलत उपचारका तीतो परिणाम
बालबालिकामा घाँटी दुख्दा परीक्षण बिना एन्टीबायोटिक सुरु गर्नु वा व्यापक-स्पेक्ट्रम एन्टिबायोटिक रोज्नुले लाभभन्दा हानी बढेको देखिन्छ। जे.ए.एम.ए नेटवर्क ओपनको २८ लाख बच्चाहरु समेटिएको एक अध्ययनले गलत एन्टिबायोटिक अनुचित समयसम्म दिँदा गंभीर जटिलता हुने र उपचार खर्च उल्लेख्य रूपमा बढेको देखायो।
अमेरिकामा मात्रै वार्षिक कम्तीमा ७.४ करोड डलर अतिरिक्त खर्च अनुचित एन्टिबायोटिकको प्रयोगले भएको अनुमान गरिएको छ।अमेरिकाको सीडीसीले भाइरसको संक्रमणका लक्षण स्पस्ट देखिएमा ल्याबको परीक्षण नै नचाहिने तर जीएएस शंका बलियो भए थ्रोट कल्चर गरेर साँघुरो-स्पेक्ट्रम (पेनिसिलिन/एमोक्सिसिलिन) १० दिन दिने सिफारिस गरेको छ। यसले गर्दा अनावश्यक उपचार घट्छ र लक्षित उपचार हुन्छ। कोक्रेन रिभ्युले पनि घाटी दुखेका धेरैजसो बिरामी एक हप्ताभित्र आफैं निको हुने, एन्टिबायोटिक नचाहिने बरु हानिकारक हुने र किटाणु एन्टिबायोटिक प्रतिरोधी हुने हुनाले सार्वजनिक स्वास्थ्यको चिन्ताको विषय हुने भनेर देखाएको छ। अमेरिकन एकेडेमी अफ पेडियाट्रिकको एन्टीबायोटिक स्टीवर्डशिप नीतिले बालरोगमा सहि औषधि, सहि मात्रा, सहि अवधिसम्म दिने सिफारिस गर्दछ।
नेपालमा धेरैले औषधि पूरा समय नखाएर रोक्ने वा औषधि पसलको सल्लाहमै बिना जाँच औषधि खान सुरु गर्छन्। तर यसले समस्या बढाउँछ। रोग फेरि फर्किन्छ, ब्याक्टेरिया औषधी प्रतिरोधी बन्छ र कहिलेकाहीं शरीरको प्रतिरक्षा प्रणाली नै गलत लक्ष्यमा लाग्छ। त्यही क्षणदेखि रुमेटिक ज्वरोको कथा सुरु हुन्छ। शरीरले मुटुका भल्भलाई आक्रमण गर्न थाल्छ। यसको परिणाम हुन्छ -बाथ मुटु रोग (आरएचडी) - एउटा यस्तो दीर्घकालीन रोग जसले युवा उमेरमै जीवनभर मुटु रोगको बोझ थप्छ। कार्डियाक सोसाइटी अफ नेपालको सन् २०२२ का अनुसार नेपालमा ग्रामीण क्षेत्रमा हरेक हजार बालबालिकामध्ये दुईदेखि तीनमा आरएचडी पाइन्छ र यसको सुरुवात टन्सिलको गलत उपचारबाटै हुने गर्छ।
 टन्सिलको गलत उपचारबाट बाथ मुटु रोग
टन्सिलको गलत उपचारबाट बाथ मुटु रोग
रुमेटिक मुटुरोग — एउटा मौन चक्र
यो बाथ मुटु रोग (बाथ ज्वरो/ बाथ मुटु रोग) केवलको समस्या होइन, यो स्वास्थ्य प्रणालीको समस्या पनि हो। जीएएस संक्रमणको समयमा सही उपचारले यो चक्र तोड्न सकिन्छ। तर धेरै ठाउँमा परीक्षण सुविधा छैन, औषधि पूरा हुने अवस्था छैन, अनि चेतना पनि कम। त्यसैले बाथ मुटु रोग आज पनि नेपालको सार्वजनिक स्वास्थ्यको मौन चुनौती हो। डब्लुएचओ ले भनेको छ - “सही समयमा दिइएको पेन्सीलिन औषधि नै रुमेटिक रोगको सबैभन्दा सस्तो र प्रभावकारी खोप हो।”
एन्टीबायोटिकको दुरुपयोग - अर्को महामारी
विश्व स्वास्थ्य संगठनले एन्टीबायोटिक प्रतिरोधलाई “साइलेन्ट पेन्डामिक” भनेको छ। नेपालको नेशनल एन्टीमाइक्रोबियल ट्रिटमेन्ट गाइडलाइन २०२३ मा उल्लेख छ कि फार्मेसीबाट सहजै पाइने औषधि र अधूरो कोर्सले ब्याक्टेरियालाइ दिनप्रतिदिन बढी बलियो बनाउँदै छन्। हाम्रो साना निर्णय- “आज ठिक भयो, अब नखाऊँला”, “डाक्टर कहाँ पछि जाउला, अहिले औषधि पसलले भनेको औषधि चलाउँला” — यो सोच र प्रवृतिले नै भविष्यमा औषधिले काम नगर्ने रोगहरू जन्माइरहेका छन्। एन्टीबायोटिक प्रतिरोध केवल एक रोग होइन, यो उपचार प्रणालीमै विकृति हो। त्यसैले आज औषधिको विवेकपूर्ण प्रयोग गरौँ, भोलिको लागि औषधिको प्रभावकारीता जोगाइ राखौँ।
अभिभावक र चिकित्सक - एउटै टीम
टन्सिलको लडाइँमा जित्न अभिभावक र चिकित्सक दुवैको भूमिका बराबर हुन्छ। अभिभावकहरूले बालबालिकाको घाँटी दुखाइलाई सानो कुरा ठान्नु हुँदैन। समयमै बालरोग विशेषज्ञसँग परामर्श लिनुहोस्। आवश्यक जाँचको लागि सहयोग गर्नुस। औषधि चिकित्सकले भनेजस्तै पूरा गर्नुहोस्। तातो पानी, सफा खानपान, पर्याप्त सुताइ- यी साना अभ्यासहरूले ठूलो प्रभाव पार्छन्। चिकित्सकहरूका लागि पनि जिम्मेवारी कम छैन। जीएएस परीक्षण जहाँ सम्भव छ, त्यहाँ गर्नुपर्छ। एन्टीबायोटिक विवेकपूर्वक प्रयोग गर्नुपर्छ। अत्यधिक, अपूर्ण वा अनावश्यक प्रयोगले दीर्घकालीन समस्या निम्त्याउँछ। औषधि पसलमा योग्य चिकित्सकको सिफारिस बिना एण्टीबायोटिकको बिक्रि बन्द गरिनु पर्छ।
निष्कर्ष- सजगता नै उपचार
टन्सिल हाम्रो शरीरको प्रहरी हो। तर जब यो थाक्छ, संक्रमित हुन्छ, तब यसलाई शत्रु होइन, साथीझैं हेरिनुपर्छ। उचित हेरचाह र सही औषधिले निको पार्न सकिन्छ। गलत उपचार र बेवास्ताले मात्रै यसको “ब्यथा” ब्यथित बनाउँछ। सजग अभिभावक, जिम्मेवार चिकित्सक र विवेकपूर्ण औषधि प्रयोग यी तीनै साथमा भए टन्सिलको पीडा पनि घट्छ र मुटु पनि सुरक्षित रहन्छ।
(डा गणेन्द्र भक्त राय बाल मुटुरोग विशेषज्ञ हुन्।)


