संघीय लोकतान्त्रिक गणतन्त्र नेपालको शासन प्रणालीमा स्वास्थ्य सेवालाई नागरिकको घरदैलोसम्म पुर्याउने महत्त्वपूर्ण र रणनीतिक खम्बाका रूपमा नेपाल सरकारले आर्थिक वर्ष २०७६/०७७ मा ‘आधारभूत अस्पताल’ को अवधारणा अगाडि सारेको थियो। यो पहल केवल भौतिक पूर्वाधार निर्माणको योजना मात्र नभई, नेपालको संविधान २०७२ ले परिकल्पना गरेको ‘स्वास्थ्यको मौलिक हक’ लाई संस्थागत गर्ने तथा दिगो विकास लक्ष्य (SDG 3) र स्वास्थ्य सेवामा नेपाली नागरिकको सर्वव्यापी पहुँच (UHC) हासिल गर्ने दिशामा एउटा दूरगामी कदम पनि हो।
प्रत्येक स्थानीय तहमा आधारभूत अस्पतालमार्फत आफ्नै परिवेशमा नागरिकलाई गुणस्तरीय आधारभूत स्वास्थ्य सेवामा पहुँच सुनिश्चित गर्ने, सेवा उपयोग बढाउने, प्रेषण प्रणालीलाई व्यवस्थित गर्ने, विशेषज्ञ तथा विशिष्टकृत सेवा दिने अस्पतालहरूमा बिरामीको चाप कम गर्ने तथा स्वास्थ्य सेवा उपयोगका कारण जनतालाई गरिबीको दुष्चक्रमा पर्नबाट बचाउने यसको मूल मर्म हो।
यसका लागि नेपालको कानुनी र नीतिगत संरचनाहरूले स्वास्थ्य सेवालाई यसरी प्रत्याभूत गरेका छन्:
• नेपालको संविधान २०७२: प्रत्येक नागरिकलाई राज्यबाट आधारभूत स्वास्थ्य सेवा निःशुल्क प्राप्त गर्ने र स्वास्थ्य सेवामा समन्यायिक पहुँचको हक सुनिश्चित गरिएको छ।
• स्थानीय सरकार सञ्चालन ऐन २०७४: स्वास्थ्य सेवा व्यवस्थापनको प्रत्यक्ष जिम्मेवारी र अधिकार स्थानीय तहलाई सुम्पिएको छ।
सरकारले ७५३ वटै स्थानीय तहमा ५, १० र १५ शय्याका आधारभूत अस्पतालहरू स्थापना गरी आधारभूत स्वास्थ्य सेवा र चिकित्सकीय सेवाको जग बसाल्ने लक्ष्य राखेको छ। यसले बिरामीहरू सामान्य उपचारका लागि पनि आफ्नै घरबाट टाढा सहरका महँगा अस्पताल धाउनुपर्ने बाध्यतालाई अन्त्य गर्ने वाचा गरेको छ।
तर, नीतिगत तहका यी लोभलाग्दा प्रतिबद्धता र धरातलको कठोर कार्यान्वयनको गतिबीच डरलाग्दो विरोधाभास देखिएको छ।
• जनस्वास्थ्य सेवा ऐन २०७५ र नियमावली २०७७: आधारभूत र आकस्मिक स्वास्थ्य सेवालाई निःशुल्क उपलब्ध गराउने कानुनी आधार प्रदान गर्दै राज्यको दायित्व स्पष्ट पारिएको छ।
२. वर्तमान अवस्था:
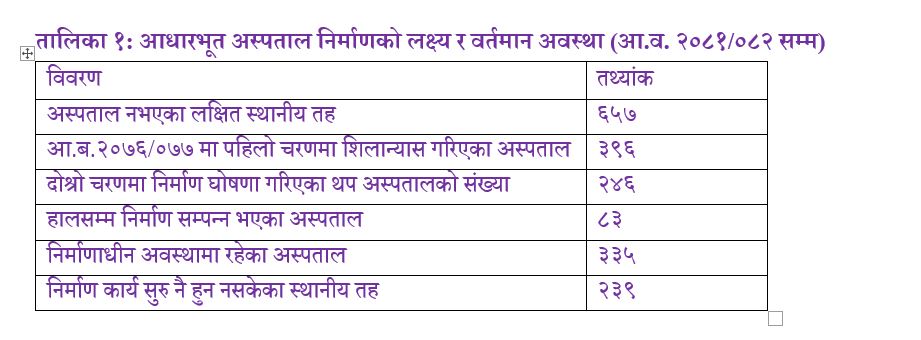
नेपाल सरकारले यो कार्यक्रम घोषणा गर्दा ७५३ मध्ये ६५७ स्थानीय तहहरूमा कुनै पनि आधारभूत अस्पताल थिएनन्। यो नेपालको स्वास्थ्य सेवा सुधारका लागि ऐतिहासिक आवश्यकता थियो।
सोही बमोजिम कार्यक्रम सुरु भई २ वर्षभित्र निर्माण सम्पन्न गर्ने लक्ष्य राखिएको परियोजना ६ वर्ष बितिसक्दा पनि कछुवा गतिमा रहेको छ, जसले सार्वजनिक जवाफदेहिता र राज्यको कार्यक्षमतामाथि गम्भीर प्रश्न खडा गरेको छ।
आ.व. २०७६/०७७ मा आधारभूत अस्पताल नभएका स्थानीय तहहरूमा तामझामका साथ एकैपटक ३९६ वटा अस्पतालको शिलान्यास गरिएको थियो र दोस्रो चरणमा २४६ आधारभूत अस्पताल निर्माणको घोषणा गरिएको थियो। तर हालसम्मको प्रगति सन्तोषजनक छैन।
स्वास्थ्य तथा जनसंख्या मन्त्रालयको प्रगति तथ्यांकअनुसार (आ.व. २०८१/०८२ को अन्त्यसम्म) जम्मा ८३ वटा आधारभूत अस्पताल मात्र निर्माण सम्पन्न भएका छन् भने ३३५ वटा विभिन्न चरणमा निर्माणाधीन अवस्थामा छन्।
त्यस्तै, संघ, प्रदेश र स्थानीय तहबीच प्रभावकारी समन्वय र सहकार्यको अभाव, स्थानीय तहमा जग्गा प्राप्तिको समस्या, अस्पताल निर्माण ठेक्का प्रक्रियामा स्थानीय राजनीतिक प्रतिकूलता तथा त्यसको उचित व्यवस्थापन नहुँदा २३९ स्थानीय तहहरूमा निर्माण कार्य नै सुरु हुन सकेको छैन।
स्थानीय तहसँग गरिएको स्थलगत अध्ययन, अवलोकन र अनुभव आदानप्रदानबाट के देखिन्छ भने कतिपय निर्माण सम्पन्न अस्पतालहरू समेत स्थानीय तहलाई हस्तान्तरण भएका छैनन्। साथै, हस्तान्तरण भइसकेका अस्पतालहरूमा पनि स्वास्थ्यकर्मी, आर्थिक स्रोत, औषधि तथा उपकरणको अभाव र कमजोर व्यवस्थापनका कारण पूर्ण रूपमा सेवा सञ्चालन हुन सकेको छैन।
आधारभूत अस्पताल सम्बन्धमा वित्तीय र भौतिक प्रगति बीचको तथ्यांक विश्लेषण गर्दा हाम्रो देशको नीतिगत व्यवस्था र कार्यान्वयनबीचको फितलो व्यवस्थापन अवस्थाको चित्रण भएको छ। सरकारले ९२ अर्ब १६ करोड लागत व्यवस्था गरेको कार्यक्रममा ६ वर्ष बितिसक्दा पनि करिब ३७ प्रतिशत मात्र वित्तीय प्रगति हुनु र सो खर्चको तुलनामा हालसम्म जम्मा १३ प्रतिशत (८३ वटा) मात्र भौतिक प्रगति (अस्पताल निर्माण सम्पन्न) हुनु, आधाभन्दा बढी अस्पतालहरू निर्माणको चरणमा हुनु र करिब एक तिहाइ अस्पतालहरूको काम नै सुरु नहुनु दुःखद कुरा हो।
यस प्रक्रियाले निर्माण सम्पन्न समय र लागत दुवै अस्वाभाविक रूपमा बढाउँदै आयोजना व्यवस्थापनमा रहेको चरम ढिलासुस्ती र बेथिति उजागर गर्छ। २३९ स्थानीय तहमा जग्गा प्राप्ति, खरिद प्रक्रिया र राजनीतिक खिचातानीका कारण जगसमेत खन्न नसकिनुले ‘नीतिगत भ्रष्टाचार’ र ठेकेदारहरूको लापरबाहीलाई मलजल गरिरहेको छ। खर्च भएको ठूलो रकम कहाँ गयो? के यो केवल पेस्की वितरण र प्रशासनिक संयन्त्रको भरणपोषणमै सीमित भयो? यो प्रश्न अझै अनुत्तरित छ।
३. कार्यान्वयनका मुख्य बाधाहरू:
खण्डित वित्तीय व्यवस्था (Fragmented Financing):
नेपालको स्वास्थ्य बजेट कुल राष्ट्रिय बजेटको मात्र ४.६३ प्रतिशत छ, जुन विश्व स्वास्थ्य संगठन (WHO) को सिफारिसअनुसार राज्यको कुल बजेटको न्यूनतम १० प्रतिशत स्वास्थ्य क्षेत्रमा लगानी गर्नुपर्ने मापदण्डभन्दा आधा कम हो।
संघीय सरकारले सशर्त अनुदानमार्फत ५ शय्याका लागि ७ करोड ११ लाख, १० शय्याका लागि १० करोड ८३ लाख र १५ शय्याका आधारभूत अस्पतालका लागि १८ करोडसम्म बजेट विनियोजन गरेता पनि खर्चको गति सुस्त छ। भवन बनेपछि त्यसको पूर्ण व्यवस्थापन, सञ्चालन खर्च, कर्मचारीको तलब र उपकरण मर्मतलगायतको आर्थिक भार स्थानीय तहले बोक्नुपर्ने हुन्छ।
विभिन्न स्थानीय तहहरूको अनुभवअनुसार एउटा आधारभूत अस्पताल सञ्चालन गर्न अस्पतालको प्रकार र भौगोलिक अवस्थिति हेर्दा वार्षिक १.५ करोडदेखि ३.५ करोडसम्म आर्थिक भार पर्न सक्छ, तर त्यसका लागि आवश्यक वित्तीय क्षमता (Fiscal Space) धेरै स्थानीय तहसँग छैन।
अस्पताल निर्माणमा रणनीतिक स्थान छनोटको कमी:
उल्लेखनीय संख्यामा अस्पतालहरू जनसंख्या घनत्व र पहुँचका आधारमा भन्दा पनि स्थानीय प्रभावशाली व्यक्तिहरूको घरपायक, राजनीतिक अनुकूलता वा सजिलो रूपमा जग्गा प्राप्त हुने स्थानमा निर्माण गरिएका छन्।
दुर्गम र अपायक स्थानमा अस्पताल बन्दा प्रतिव्यक्ति सेवा लागत बढ्ने र नागरिकको विश्वास गुम्ने जोखिम हुन्छ। पहुँचहीन ठाउँमा बनेका भवनहरू अन्ततः ‘प्रयोगहीन बंगला’ मा परिणत हुने खतरा बढेको छ।
अर्कोतर्फ, तराईका धेरै पालिकाहरूमा १५–२० मिनेटको दूरीमै फरक-फरक आधारभूत अस्पताल निर्माण भएका छन् भने प्रदेश अस्पतालहरूसँग पनि नजिकै छन्, जसले सञ्चालन लागत बढाउने तर सेवा उपयोग न्यून हुने अवस्था सिर्जना गरेको छ।
जनशक्ति अभाव र सञ्चालन पूर्वतयारीको संकट:
अस्पतालको भव्य भवन आफैंमा स्वास्थ्य सेवा होइन। चिकित्सक, उपकरण र औषधिबिनाको भवन केवल ‘प्रतीकात्मक’ संरचना मात्र हो।
जनशक्तिको रिक्तता:
‘आधारभूत अस्पताल सञ्चालन कार्यविधि २०८१’ अनुसार ५, १० र १५ शय्याका अस्पतालमा क्रमशः १८, २२ र ३० जना दक्ष कर्मचारी आवश्यक पर्छ। तर यथार्थमा अधिकांश दरबन्दी रिक्त छन् र स्थानीय तहले अस्थायी रूपमा ४०–६० प्रतिशतसम्म करारमा जनशक्ति व्यवस्थापन गरेर सेवा सञ्चालन गरिरहेका छन्। ग्रामीण क्षेत्रमा स्वास्थ्यकर्मीलाई आकर्षित गर्ने प्रभावकारी प्रोत्साहन प्याकेज छैन।
न्यूनतम सेवा तयारीको दयनीय अवस्था:
नेपाल स्वास्थ्य संस्था सर्वेक्षण (२०२१) का तथ्यांकहरू गम्भीर छन्: देशका केवल ०.२ प्रतिशत स्थानीय स्वास्थ्य संस्थाले मात्र न्यूनतम सूचक (Tracer Services) पूरा गरेका छन्। १२ प्रतिशत संस्थामा मात्र हेमोग्लोबिन र मलेरिया जस्ता आधारभूत परीक्षण सुविधा छ।
यसको अर्थ, एउटा दुर्गम गाउँकी सुत्केरी महिलाले आफ्नो रगतमा फलामको मात्रा जाँच्न अझै पनि सदरमुकाम वा सहर धाउनुपर्छ। ३९ प्रतिशत संस्थामा बालबालिकाको उचाइ नाप्ने सामान्य बोर्डसमेत छैन। उपकरणको अभाव र अस्पतालहरू राष्ट्रिय स्वास्थ्य बीमा (NHI) मा सूचीकृत हुन नसक्दा ती भवनहरू सेवा दिनुभन्दा पनि धुलो जम्मा गर्ने थलो बन्दै गएका छन्।
४. आधारभूत अस्पताल सम्बन्धी भ्रम र यथार्थ:
पहिलो:
भवन निर्माण हुनु नै अस्पताल सेवा प्राप्त हुनु हो भन्ने बुझाइ आंशिक मात्र सत्य हो। भवन बनेपछि स्थानीय सरकारलाई हस्तान्तरण हुनुपर्छ। त्यसपछि आवश्यक स्रोत–साधन (डाक्टर, स्वास्थ्यकर्मी, बजेट, औषधि, उपकरण, सूचना प्रणाली) व्यवस्थापन भएपछि मात्र अस्पताल सञ्चालन हुन्छ।
त्यसैले हाल निर्माण सम्पन्न भएका धेरै अस्पतालहरू पनि स्रोत अभावका कारण भवनमै सीमित छन् र नागरिकले सेवा पाउन सकेका छैनन्।
दोस्रो:
अस्पताल सञ्चालनमा आएपछि पनि स्थानीय तहले ‘आधारभूत अस्पताल सञ्चालन मापदण्ड २०८१’ को प्रावधान र आफ्नो क्षेत्राधिकारभन्दा बाहिर गई आधारभूत स्वास्थ्य सेवा र स्वास्थ्य प्रवर्द्धनलाई प्राथमिकता नदिई विशेषज्ञ तथा विशिष्टकृत सेवामा बढी जोड दिएको तितो यथार्थ छ।
यसले स्थानीय सरकारको मूल जिम्मेवारी—आधारभूत स्वास्थ्य सेवा—प्रभावकारी हुन सकेको छैन।
तेस्रो:
सीमित स्रोत, साधन र विषयगत विज्ञता भएका स्थानीय तहलाई केवल भवन, केही नमुना कानुन र मापदण्ड दिएर सम्पूर्ण जिम्मेवारी सुम्पिनु न्यायोचित हुँदैन।
हालको अवस्थामा स्थानीय तह पूर्ण रूपमा सक्षम भइनसकेको हुँदा संघ र प्रदेशले जिम्मेवारीबाट पन्छिनु नागरिकको मौलिक हकमाथिको अन्याय हो। संविधानअनुसार स्वास्थ्य अधिकार कार्यान्वयन सबै तहको साझा जिम्मेवारी हो।
५. ढिलासुस्तीको प्रभाव र सामाजिक उत्तरदायित्वको संकट:
स्थानीय तहमा आधारभूत अस्पताल समयमै निर्माण र सञ्चालन नहुँदा सामान्य उपचारका लागि पनि नागरिकहरू महँगो खर्च व्यहोरेर टाढाका अस्पताल धाउन बाध्य छन्।
यसले विनाशकारी स्वास्थ्य खर्च (Catastrophic Health Expenditure) र व्यक्तिगत खर्च (Out-of-pocket cost) बढाएको छ, जसका कारण धेरै परिवार गरिबीको रेखामुनि धकेलिँदै छन्।
गाउँमा सामान्य औषधि र ल्याब सेवा नहुँदा सहरका प्रदेश र संघीय अस्पतालहरूमा सामान्य बिरामीको चाप अत्यधिक बढेको छ। यसले रेफरल प्रणाली असफल बनाउँदै सेवा गुणस्तरमा असर पारिरहेको छ।
अर्कोतर्फ, पहुँच अभावका कारण उपचार ढिला हुनु, रोग जटिल बन्नु र आकस्मिक अवस्थामा मृत्युको जोखिम बढ्नु गम्भीर चिन्ताको विषय हो।
समन्वयको कमी, स्रोत संघ र प्रदेशसँग हुने तर जनतासँग नजिक स्थानीय सरकार हुने संरचनाले कार्यान्वयनको जिम्मेवारी, जनगुनासो र जवाफदेहिता स्थानीय तहमा थोपर्ने अवस्था सिर्जना गरेको छ। यसले ‘जवाफदेहिताको अन्योल’ (Diluted Accountability) र ‘ब्लेम गेम’ बढाएको छ।
६. सुधारका लागि सिफारिस:
आधारभूत अस्पताल कार्यक्रमलाई ‘कोमा’ अवस्थाबाट बाहिर निकाल्न अब ‘भवन निर्माण’ बाट ‘सेवा प्रवाह’ मा केन्द्रित हुन आवश्यक छ।
रणनीतिक स्थान छनोट गरी अन्तरपालिका समन्वयमा अस्पताल सञ्चालन गर्नुपर्छ।
निर्माण सुरु नभएका २३९ स्थानमा नयाँ अस्पताल बनाउनु भन्दा विद्यमान अस्पतालहरूको प्रभावकारी उपयोग बढाउन नीतिगत सुधार आवश्यक छ।
जनशक्ति व्यवस्थापनको जिम्मेवारी प्रदेश वा संघले लिनुपर्छ।
न्यूनतम सेवा मापदण्ड पूरा नगरी उद्घाटन गर्ने परिपाटी अन्त्य गर्नुपर्छ।
कार्यसम्पादनमा आधारित अनुदान र स्वास्थ्य बीमासँग एकीकरण गर्नुपर्छ।
सामाजिक लेखापरीक्षण र तथ्यमा आधारित योजना अनिवार्य गर्नुपर्छ।
स्थानीय तहलाई प्राविधिक सहयोग प्याकेज उपलब्ध गराउनु अपरिहार्य छ।
७. निष्कर्ष:
नेपालको आधारभूत अस्पताल कार्यक्रमले सुन्दर सपना देखाएको छ। यो केवल भवन निर्माणको योजना होइन, स्वास्थ्य प्रणाली रूपान्तरण गर्ने दीर्घकालीन योजना हो।
तर, अस्पताल सञ्चालनका लागि भवनसँगै दक्ष जनशक्ति, उपकरण, दिगो बजेट र उत्तरदायी संयन्त्र आवश्यक हुन्छ।
यी अस्पतालहरू ‘सेता हात्ती’ बन्ने कि नागरिकका लागि ‘जीवनरेखा’ बन्ने भन्ने कुरा नीतिगत वाचा र कार्यान्वयनबीचको खाडल कसरी पूरिन्छ भन्नेमा निर्भर छ।
अब भवन होइन, सेवा बोल्नुपर्छ। आधारभूत अस्पताल कार्यक्रमको प्रभावकारी कार्यान्वयनमार्फत नेपाली नागरिकलाई निःशुल्क आधारभूत तथा आकस्मिक स्वास्थ्य सेवा र स्वास्थ्य बीमामार्फत सर्वव्यापी पहुँच सुनिश्चित गर्नु आजको आवश्यकता हो।
८. सन्दर्भ सामग्री:
● Government of Nepal. (2024). Status report on basic hospital construction program. Ministry of Health and Population, Kathmandu.
● Ministry of Health and Population. (2024). Annual budget statement and program highlights. Kathmandu.
● Ministry of Health and Population. (2025). Nepal health fact sheets 2025. Kathmandu.
● World Health Organization. (2019). Public financing for health in developing countries. Geneva: WHO.
● Government of Nepal. (2025) Basic Hospital Operation standard. Ministry of Health and Population, Department of Health Services, Curative service division, Kathmandu.
● Government of Nepal. (2079 B.S.) Basic Hospital model organogram and sanction position. Ministry of Federal Affairs and General Administration (MOFAGA), Kathmandu.
● Government of Nepal. (2077 B.S.) Basic Hospital construction Guideline. Ministry of Health and Population, Kathmandu.


